Un reciente artículo publicado en Gaceta Sanitaria ha encontrado que la recesión de 2008 supuso un acceso desigual a los servicios sanitarios en España. Mientras la probabilidad de usar la Atención Especializada tras la crisis fue mayor en los grupos de más poder adquisitivo, en Atención Primaria se produjo la tendencia contraria-posiblemente por el escaso uso de servicios preventivos o la baja frecuencia de seguros de salud privados entre las clases menos favorecidas-.
La crisis sanitaria por la COVID-19 que vendrá acompañada de una crisis financiera, nos hace temer que estas diferencias de acceso a la atención sanitaria encontradas por Sanchez-Recio (1) se reproduzcan en los próximos años. Este hecho afectaría la salud de una gran proporción de la población, siendo España uno de los países de la OCDE donde las desigualdades económicas han aumentado más marcadamente en los últimos años (2).
El enfoque actual para controlar esta pandemia es una estrategia cuyo objetivo es aplanar la curva epidémica y reducir la morbilidad y la mortalidad por COVID-19, ralentizando la dinámica de su propagación para evitar sobrecargar el sistema de salud, particularmente hospitales. Como era previsible, el enfoque del gobierno ha sido aumentar la capacidad de los hospitales para aumentar las camas de UCI y proporcionar la atención hospitalaria ajustada al aumento de la demanda por COVID-19.
La epidemia, sumada a las medidas de aislamiento social, y a la reorganización de recursos de nivel hospitalario en torno a los cuidados intensivos y la movilización de recursos desde Atención Primaria llevaría a cuatro «olas» que debe atender el sistema sanitario (ver figura 1).
Actualmente, estaríamos en la primera ola, cuyo objetivo es atender la morbilidad inmediata por COVID-19. En Estados Unidos ya se han descrito desigualdades en esta fase, con un impacto diferenciado de la pandemia en la población más vulnerable (3). En nuestro país es de suponer que igualmente esta ola afectará más a la población más desfavorecida, lo que sería atribuible no solo de acceso a la atención, sino a factores de riesgo conocidos de complicaciones COVID-19, como la confluencia de la hipertensión, la diabetes, la obesidad y la mayor prevalencia de enfermedades cardiovasculares (el 40% de los infectados son pacientes con cardiopatía pre-existente)
Figura 1. Impacto de la COVID19 en la Atención Sanitaria
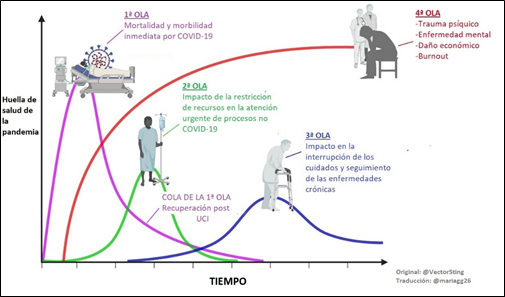
Fuente: Tomado de twitter @VectorSting y @mariagg26
La segunda ola está a punto de llegar, y vendría derivada de la atención de aquellos casos urgentes no COVID-19 y que están empezando a programarse al bajar la primera ola. En el estudio de Sánchez-Recio se encontró “una meseta” o estabilización en el uso de los servicios de salud durante la recesión económica, asociado a un mayor número de hogares que han renunciado o pospuesto la atención médica por razones financieras. En esta nueva crisis, habría que prever esta situación y garantizar la minimización de desigualdades de este tipo.
El sistema de salud en muchos sitios de España ya estaba sobrecargado antes de la epidemia, con tiempos de espera importantes en muchas CCAA. Junto con esos mayores tiempos de espera, también es previsible mayor complejidad de los pacientes por comorbilidades, que posiblemente afecten de manera más acuciada a la población más desfavorecida.
En la tercera ola deberá darse respuesta a los cuidados y seguimiento de enfermedades crónicas. En las enfermedades crónicas más frecuentes (cardiovasculares, cáncer, diabetes y mentales) intervienen asimismo factores ambientales, laborales y sociales, hábitos y estilos de vida. Dichos factores están, además, estrechamente relacionados con determinantes sociales de la salud. Desde el grupo de Vigilancia Epidemiológica de la Sociedad Española de Epidemiología se ha reivindicado que se vincule el desarrollo de la vigilancia de la salud con este enfoque, dando cumplimiento a la Ley General de Salud Pública (LGSP) (5). Esta propuesta se ha vuelto ya urgente con el panorama actual.
Con respecto a la ola 4, es la más compleja y la que puede dejar daños más duraderos en años futuros, se refiere no solo a los efectos colaterales del confinamiento, sino al impacto en la salud mental y física de la crisis sanitaria y financiera (6). Con respecto a la salud mental, se han descrito importantes secuelas con el confinamiento, que permanecen incluso tres años después de sufrir esta experiencia (7).
La evidencia nos dice que los problemas económicos y el empleo precario tienen un efecto negativo tremendo, no solo en la salud física sino en la salud mental de las personas (6). Sería deseable que las políticas económicas y sanitarias que deben tomarse para minimizar el impacto de la crisis sanitaria no amplíen la brecha de las desigualdades sociales y mejoren de las condiciones para los grupos vulnerables. Se deben implementar medidas que frenen las desigualdades considerando todas y cada una de las olas de asistencia descritas con el fin de garantizar el acceso a la asistencia adecuada a todas las personas.
Clara Bermúdez-Tamayo, Isabel Ruiz Pérez y Antonio Olry de Labry son miembros del grupo de respuesta ante el COVID19 de la Escuela Andaluza de Salud Pública.
Referencias
- Sánchez-Recio R, Alonso JP, Aguilar-Palacio I. The use of health care services in the Great Recession: evaluating inequalities in the Spanish context. Gac Sanit. 2020 Jan 28. pii: S0213-9111(19)30276-6.
- OECD (2015), In It Together: Why Less Inequality Benefits All, OECD Publishing, Paris, https://doi.org/10.1787/9789264235120-en.
- Yancy CW. COVID-19 and African Americans. JAMA. 2020 Apr 15. doi: 10.1001/jama.2020.6548.
- Mayoral Cortes JM, Aragonés Sanz N, Godoy P, Sierra Moros MJ, Cano Portero R, González Moran F, Pousa Ortega Á; Grupo de Vigilancia Epidemiológica de la Sociedad Española de Epidemiología. Las enfermedades crónicas como prioridad de la vigilancia de la salud pública en España. Gac Sanit. 2016 Mar-Apr;30(2):154-7.
- Ley 33/2011, de 4 de octubre, General de Salud Pública. BOE Núm. 240. 5 de octubre de 2011. Disponible en: https://www.boe.es/boe/dias/2011/10/05/pdfs/BOE-A-2011-15623.pdf
- Ruiz-Pérez I, Bermúdez-Tamayo C, Rodríguez-Barranco M. Socio-economic factors linked with mental health during the recession: a multilevel analysis. Int J Equity Health. 2017 Mar 6;16(1):45.
- Samantha K Brooks, Rebecca K Webster, Louise E Smith, Lisa Woodland, Simon Wessely, Neil Greenberg, Gideon James Rubin. The psychological impact of quarantine and how to reduce it: rapid review of the evidence . Lancet 2020; 395: 912–20.

